Krūts vēzis
Publicēts: 23 02 2009
KRŪTS VĒZIS
KRŪTS UZBŪVE
Piena dziedzeris atrodas uz krūškurvja trešā līdz septītā ribu līmenī. Piena dziedzeris sastāv no daiviņām, piena vadiņiem, taukaudiem, saistaudiem, asinsvadiem un limfvadiem. Pa limfvadiem tek limfa – šķidrums, kas satur imunoloģiskās šūnas. Piena dziedzeros ir daiviņas, kas pēc bērna piedzimšanas ražo pienu un piena vadiņiem, kas tās savieno ar krūts zirnīti. Lielākā daļa piena dziedzeru limfvadu novada limfu uz paduses limfmezgliem. Ja vēža šūnas no krūts dziedzera nonāk paduses limfvados, tad audzējs attīstās arī šajā rajonā, tādā gadījumā rodas aizdomas, ka audzēja šūnas var būt izplatītas arī citos orgānos.
PIENA DZIEDZERA VĒŽA IZPLATĪBA
Piena dziedzera vēzis ir visizplatītākais mirstības iemesls no audzēja sieviešu vidū un otrs izplatītākais vēzis aiz plaušu vēža. Katru gadu pasaulē saslimst ap 1 miljons sieviešu. Ik pēc 2 minūtēm Eiropas Savienībā kādai sievietei tiek diagnosticēts krūts vēzis, ik pēc 6 minūtēm kāda sieviete no tā mirst. Vēzis ir biežākais nāves cēlonis Eiropā. No krūts vēža katru gadu mirst 88 400 sieviešu un ap 1000 vīriešu. Tāpat krūts vēzis medicīnā ir vien no visvairāk pētītākajiem, labāk diagnosticējamākajiem un vislabāk padodas ārstēšanai. Krūts vēzis biežāk sastopams no 55 - 65 gadiem, taču eksistē reģionālas un vecuma atšķirības, tāpēc krūts vēzis sastopams arī jaunākām sievietēm.
KĀPĒC RODAS PIENA DZIEDZERA VĒZIS?
Kaut arī zināmi vairāki riska faktori, kas paaugstina risku saslimt ar krūts vēzi, mēs tomēr nezinām, kas rada lielāko daļu krūts vēža veidu vai arī, kādā veidā šie riska faktori ietekmē normālu šūnu pārveidi ļaundabīgajās. Ir zināms, ka sieviešu hormoni dažreiz veicina piena dziedzera vēža augšanu. Taču kādā veidā tas notiek, nav zināms.
Otra sarežģīta problēma ir izpratne par to, kā DNS bojājumi var ietekmēt normālo šūnu pārveidi ļaundabīgajās. DNS ir ķīmiska struktūra, kas satur informāciju par daudzējādajām darbībām šūnā. Mēs parasti esam līdzīgi saviem vecākiem, jo viņi ir mūsu DNS avots. Tomēr DNS ietekmē ne tikai mūsu ārējo izskatu, līdzību.
Krūts vēzis, tāpat kā citas vēža formas, rodas sakarā ar šūnu novecošanos, to izsauc bojāto gēnu uzkrāšanās. Daži gēni (DNS daļas) nosaka šūnu augšanu, dalīšanos un bojāeju. Vieni gēni veicina šūnu dalīšanos un tos sauc par onkogēniem. Citi gēni palēnina šūnu dalīšanos, izsauc to bojāeju un tos sauc par audzēju šūnu augšanas nomācējgēniem. Ir noskaidrots, ka audzēju attīstību var izraisīt DNS mutācijas (izmaiņas), kas palaiž audzēja attīstību vai izslēdz augšanas nomācējgēnus.
BRCA gēns ir audzēja augšanas nomācējgēns. Kad tajā notiek mutācija, gēns pārstāj nomākt audzēja augšanu, sakarā ar ko ir paaugstināts vēža attīstības risks. Dažas iedzimtas DNS izmaiņas var veicināt paaugstinātu vēza attīstības risku.
PIENA DZIEDZERA ATTĪSTĪBAS RISKA FAKTORI
Riska faktori palielina iespēju saslimt ar krūts vēzi. Taču riska faktora, pat vairāku riska faktoru esamība nozīmē vēža attīstību. Piena dziedzera vēža attīstības risks var mainīties, piemēram, sakarā ar dzīvesveida vai vecuma izmaiņām.
Riska faktori, kurus nevar mainīt
Dzimums. Sievietēm krūts vēzis sastopams ievērojami biežāk, tas saistīts ar to, ka sievietēm ir vairāk piena dziedzera audu kā vīriešiem, kā arī ar sievišķo hormonu ietekmi uz audzēja attīstību. Arī vīriešiem ir iespējama piena dziedzera vēža attīstība, bet to sastop 100 reizes retāk kā sievietēm.
Vecums. Piena dziedzera attīstības risks pieaug līdz ar vecumu. Apmēram 185 krūts vēža gadījumus diagnosticē sievietēm 40-50 gadu vecumā, bet 77% - vecumā pēc 50 gadiem.
Ģenētiskie faktori. Apmēram 10% piena dziedzera vēža gadījumi tiek pārmantoti kā gēnu mutācijas jeb izmaiņas. Visbiežāk notiek BRCA1 UN BRCA2 gēnu mutācijas. Normas variantā šie gēni palīdz novērst vēzi ar speciālu olbaltumvielu palīdzību, kas neļauj šūnām pārvērsties audzēja šūnās. Taču, ja tiek mantotas šī gēna izmaiņas kaut no viena no vecākiem, tad palielinās krūts vēža attīstības risks.
Sievietēm, kas mantojušas BRCA1 vai BRCA2 gēnu mutācijas risks krūts vēža attīstībai dzīves laikā ir 35-38%. Šīm sievietēm ir arī paaugstināts olnīcu audzēja attīstības risks.
Ģimenes piena dziedzera vēzis. Lielāks piena dziedzera vēža risks ir sievietēm, kurām tuvām asinsradiniecēm ir bijis krūts vēzis.
Krūts vēža risks palielinās, ja :
o vienam vai vairākiem radiniekiem ir krūts vai olnīcu vēzis;
o piena dziedzera vēzis radiniekiem no mātes vai tēva puses (māte, māsa, vecmāmiņa, tante) radies līdz 50 gadu vecumam; risks ir lielāks, ja vēzis ir bijis mātei vai māsai;
o vienam vai vairākiem radiniekiem ir 2 piena dziedzera vai olnīcu ļaundabīgie audzēji vai 2 dažādi piena dziedzera audzēji;
o radiniekam (vai radiniekiem) vīrietim ir piena dziedzera vēzis;
o ģimenē ir piena dziedzera vai olnīcu vēža gadījumi;
o ir iedzimti krūts vēža gadījumi ģimenē (Li Fraumeni vai Cowdens sindromi)
Ja ir tuvs radinieks (māsa, māte, meita) ar krūts vēzi, tas sievietes risku
divkāršo, bet ja ir divi šādi radinieki – pieckāršo. Un kaut arī patiesais risks
nav aprēķināts, arī sievietēm, kam tēvam vai brālim ir krūts vēzis, risks ir
palielināts. Tātad apmēram 20-30% sieviešu ģimenē ir kāds ģimenes loceklis ar
krūts vēzi.
Individuālā krūts vēža anamnēze. Sievietei, kurai ir konstatēts vēzis vienā
piena dziedzerī ir 2 - 3 reizes augstāks risks, ka attīstīsies jauns audzējs arī
otrā krūtī vai citā tā paša dziedzera daļā.
Rase. Baltās rases sievietēm vēzi sastop biežāk kā afroamerikāņu
sievietēm. Savukārt afroamerikānietes biežāk mirst no šī vēža sakarā ar novēloto
diagnostiku, ielaistām vēža stadijām, kas samazina ārstēšanas iespējas. Nav
izslēgts, ka afroamerikānietēm ir agresīvāka vēža forma. Amerikāņu sievietēm, kā
arī aziātiskas izcelsmes un latīņamerikānietēm ir zems krūts vēža risks.
Krūšu apstarošanas anamnēze. Ja sieviete iepriekšējos gados ir apstarota
sakarā ar cita veida vēzi krūškurvja apvidū, tad tas palielina krūts vēža
attīstības risku. Jaunākiem slimniekiem ir lielāks risks. Ja apstarošana veikta
kopā ar ķīmijterapiju, tad risks samazinās, jo tā samazina olnīcu hormonu
izstrādi.
Menstruālie periodi. Sievietes, kam menstruācijas sākušās agri (līdz
12.g.v.) vai menopauze iestājusies vēlu (pēc 50 gadu vecuma) ir palielināts
krūts dziedzera risks.
Krūts vēža risks un faktori, kas saistīti ar dzīvesveidu
Bērnu neesamība.
Sievietēm, kurām nav bērnu vai tām, kuras pirmo bērnu dzemdējušas pēc 30 gadu
vecuma krūts vēža attīstības risks ir paaugstināts.
SŪDZĪBAS
Krūts vēzis ne vienmēr un ne visām sievietēm izpaužas kā krūts jaunveidojums. Mēdz būt arī tā, ka sieviete, atklājot veidojumu krūtī, pie ārsta vēršas tikai pēc vairākiem mēnešiem. Diemžēl pa šo laiku slimība var ļoti progresēt.
Visbiežākie krūts vēža simptomi ir sāpes un diskomforts, taču varbūt arī citas izmaiņas krūts izskatā un sajūtās.
Krūts jaunveidojums
Nosaka:
izmēru
izvietojumu (pulksteņrādītāja virzienā, attālāk no oreolas)
konsistenci
saistību ar ādu un krūšu kurvi
Ādas izmaiņas
Var novērot sekojošas krūts ādas izmaiņas:
eritēma (apsārtums)
tūska
padziļinājumi
mezgliņi
Krūts gala izmaiņas
Krūts vēzis var radīt sekojošas krūts gala izmaiņas:
Ievilkumi
Krāsas izmaiņas
Erozijas (čūlas)
Izdalījumi
Limfātiskie mezgli
Krūts vēzis bieži izplatās arī tuvākajos limfātiskajos mezglos, tāpēc ārsts izmeklē arī šādus limfātiskos mezglus:
paduses limfmezglus
limfmezglus virs atslēgas kaula
limfmezglus zem atslēgas kaula
Citas simptomi un pazīmes
krūšu sāpīgums vai jūtīgums ( apmēram 15% gadījumu)
krūts formas vai izmēru izmaiņas
ādas padziļinājumi, izspīlējumi vai sabiezējumi.
IZMEKLĒŠANAS METODES
Medicīniskā apskate
Ginekologiem ir liela pieredze krūšu apskatē, tāpēc tie var precīzāk noteikt diagnozi. Ja speciālistam nav bažu par Jūsu krūšu veselību, arī Jums nevajadzētu uztraukties.
Asins analīzes
Dažu krūts vēža formu gadījumā asinsritē parādās tāds savienojums kā CA153. Šāda „marķiera” esamība asinsritē liecina par krūts vēzi, taču tā neesamība, diemžēl neizslēdz krūts vēzi, jo dažu piena dziedzera vēža formu gadījumā šis savienojums neizstrādājas. Tāpēc negatīva šī marķiera atbilde vēl nenozīmē, ka vēža nav.
Mammogrāfija
Mammogrāfija visbiežāk tiek veikta kā skrīninga metode, taču to var izmantot arī tad, ja ir aizdomas par vēzi. Tāpēc to arī sauc par diagnostisko mammogrāfiju. Mammogrāfija var parādīt, ka krūts vēža nav un sieviete var veikt ikgadējo pārbaudi. Pretējā gadījumā ir nepieciešama arī biopsija (dziedzera gabaliņa paņemšana mikroskopiskai izmeklēšanai). Biopsija arī ir nepieciešama, ja mammogrāfija neuzrāda vēža esamību, taču ir jaunveidojums krūts dziedzerī.
Krūts dziedzera ultrasonogrāfiska izmeklēšana
Šī izmeklēšanas metode ļauj atšķirt audzēju no piena dziedzera cistas.
Biopsija
Vienīgā piena dziedzera pierādīšanas metode ir biopsija. Eksistē vairāki
biopsiju veidi. Dažos gadījumos tiek izmantotas ļoti tievas adatiņas, lai
paņemtu šķidruma vai šūnu paraugus no veidojuma. Citos gadījumos izmanto resnas
adatas vai veic daļēju krūts dziedzera audu izgriešanu ķirurģiskā ceļā.
Punkcijas biopsijas gadījumā izmanto resnu adatu, lai paņemtu gabaliņu audu no
jaunveidojuma rajona. Lai procedūra nebūtu sāpīga, pirms tās veic vietēju
atsāpināšanas metodi - anestēziju.
Ja arī tad diagnoze paliek šaubīga, jāveic ekscīzijas biopsija, jeb citiem vārdiem sakot – biopsija ar audu izgriešanu. Šīs metodes priekšrocība ir iespēja noteikt vēža izplatību un plašākas audu struktūras noteikšanas metodes.
Aspirācijas citoloģijas laikā ar adatas palīdzību tiek paņemts neliels daudzums šķidruma no aizdomīgās vietas un pētīts mikroskopiski – vai tas nesatur vēža šūnas.
Bieži lietota un relatīvi viegla metode ir aspirācija ar tievo adatu. Šo metodi bieži izmanto, kad ir aizdomas par cistu, nevis vēzi. Cista parasti satur zaļganas krāsas šķidrumu un pēc biopsijas samazinās.
Krūšu kurvja rentgens tiek veikts, lai noskaidrotu audzēja izraisītos procesus plaušu audos.
Kaulu skenēšana sniedz informāciju par audzēja skarto kaulu stāvokli. Šajā gadījumā pacients saņem mazas apstarojuma devas. Atklātie perēkļi var būt arī infekcijas sekas.
Datortomogrāfija (CT) ir speciāls rentgenoloģisks izmeklējums. Šīs metodes ietvaros tiek veikti vairāki rentgena uzņēmumi no dažādiem leņķiem, kas ļauj izveidot detalizētu iekšējo orgānu ainu un ieraudzīt bojājumus.
Magnētiskā rezonanse (MRI) – metode, kas balstīta uz spēcīga radioviļņu un magnētisko viļņu lauka īpašībām. Šo metodi izmanto, lai veiktu krūts dziedzera, galvas un muguras smadzeņu izmeklēšanu.
Pozitronā emisijas tomogrāfija (PET) – šajā gadījumā tiek izmantota speciāla glikoze, kas satur radioaktīvas vielas. Vēža šūnas uzņem šo glikozi un pēc tam speciāla kamera šīs šūnas atpazīst. Šo metodi izmanto, kad ir aizdomas par vēža izplatību, kā arī izmeklējot limfātiskos mezglus pirms to izgriešanas.
Pēc tam kad ir atklāts vēzis, tiek veikta papildus izmeklēšana, lai precizētu un uzsāktu terapiju.
KRŪTS VĒŽA ĀRSTĒŠANA
Ir vairākas krūts vēža ārstēšanas metodes. Sarunā ar ārstu tiek precizēts un
pieņemts galīgais
Vietēja un sistēmiska ārstēšana
Vietējās ārstēšanas mērķis – iedarboties uz audzēju, nebojājot citas ķermeņa daļas. Tādas metodes ir apstarošana un operācija.
Sistēmiska ārstēšana nozīmē uzņemt preparātus caur kuņģa zarnu traktu vai ievadot vēnā, tādejādi iedarboties uz vēža šūnām kas ir ārpus primārā audzēja. Pie šīm metodēm pieder hormonālā terapija, ķīmijterapija un imunoterapija.
Pēc operācijas, kad nav redzamu audzēja pazīmju, var tikt nozīmēta papildus terapija. Jebkurā audzēja stadijā vēža šūnas var būt izgājušas ārpus primārā audzēja vietas, tādejādi radot audzējus arī citās vietās organismā. Šādas terapijas mērķis ir iznīcināt neredzamās vēža šūnas. Dažām sievietēm ķīmisko terapiju nozīmē jau pirms operācijas, ar mērķi samazināt audzēju.
Operācija
Lielākai daļai sieviešu primārā audzēja ārstēšanai tiek pielietota operatīva
ārstēšana. Operācijas mērķis – ir maksimāla audzēja izgriešana. Operāciju var
papildināt citas metodes – ķīmijterapija, hormonālā terapija vai staru terapija.
Operācija arī var tikt veikta, lai noskaidrotu vēža izplatību, tai skaitā
limfātiskajos mezglos, kā arī krūts dziedzera izskata atjaunošanas nolūkos (rekonstruktīva
operācija) vai intoksikācijas samazināšanai pie izplatītiem vēžiem.
REKOMENDĀCIJAS
ü veiciet pašizmeklēšanu:

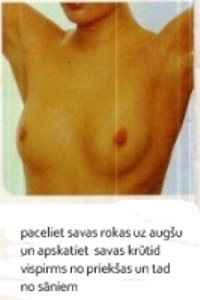
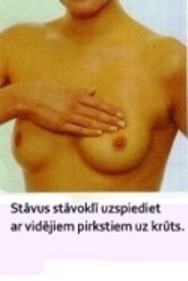
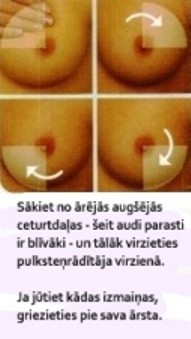
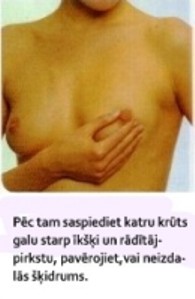



ü konsultējaties ar ārstu
ü veiciet ultrasonogrāfisku izmeklēšanu
ü ja ultrasonogrāfijā atrasts aizdomīgs apvidus, tas jāizmeklē ar mammogrāfijas palīdzību
ü Ja pēc šīm izmeklēšanām saglabājas aizdomas par audzēju jāveic punkcijas biopsija, ekscīzijas biopsija, aspirācijas biopsija ar tievo adatu vai aspirācijas citoloģija.
|
|
Pakalpojumu komplekts krūts vēža agrīnai diagnostikai |
|
|
Mammogrāfija - krūts dziedzera izmeklējums |
|
|
Mākslīgais intelekts cīņai ar vēzi (CAD) |
|
|
Magnētiskās rezonanses izmeklējumi |
|
|
MFD Sieviešu veselības centrs “Vita” |
MFD Veselības grupas Medicīniskā firma SIA „Dziedniecība” sāka savu vēsturi vairāk kā pirms 50 gadiem kā ambulatora veselības aprūpes iestāde. Uz šo brīdi MFD ir viena no lielākajām daudzprofila veselības aprūpes iestādēm, kas sniedz plaša spektra veselības aprūpes pakalpojumus vairāk kā 400 000 pacientu dažādās vietās visā Rīgā un Latvijā. Izmantojot jaunākās tehnoloģijas un izcilo ārstu pieredzi, MFD pamatmērķis ir rūpēties par iedzīvotāju veselību, nodrošinot savlaicīgu slimību profilaksi, kā arī sniedzot efektīvus diagnostikas un ārstēšanas pakalpojumus.









