Dzemdes kakla vēzis
Publicēts: 29 04 2009
Dzemdes kakla vēzis
Anatomija
Dzemdes kakls (20) ir dzemdes zemākais segments. Dzemdes kakla sieniņa (20) ir dzemdes sieniņas turpinājums. Apakšējā dzemdes kakliņa daļa atrodas makstī un tāpēc to sauc par dzemdes kakliņa maksts daļu, bet augšējo daļu, kas atrodas virs maksts – par dzemdes kakliņa virsmaksts daļu. Ginekoloģiskās apskates laikā apskatei pieejama tieši dzemdes kakliņa maksts daļa. Šeit redzama dzemdes kakliņa ārējā ieeja(15,18) – atvere, kas ved dzemdes kakla kanālā (19) un pāriet dzemdes dobumā (13). Uz dzemdi dzemdes kakliņš atveras ar iekšējo atveri.
Cervikālā kanāla gļotāda sastāv no epitēlija un zem tā izvietotās saistaudu plātnītes. Kanāla gļotāda veido krokas (18), bez krokām, šeit izvietoti arī dziedzeri. Šie dziedzeri ražo gļotas. Hormonālo izmaiņu rezultātā, kas norisinās sievietes organismā menstruāciju laikā, arī dzemdes kakliņa epitēlijā notiek cikliskas izmaiņas. Ovulācijas laikā dzemdes kakla dziedzeru sekrēcija palielinās un izmainās arī gļotu raksturs. Dažreiz dzemdes kakliņa dziedzeri var aizsprostoties un tad veidojas cistas.
Dzemdes kakliņa maksts daļa klāta ar daudzkārtainu plakanu epitēliju, kas izklāj arī maksti. Vietu, kur kanāla cilindriskais epitēlijs pāriet daudzkārtainajā, sauc par pārejas zonu.
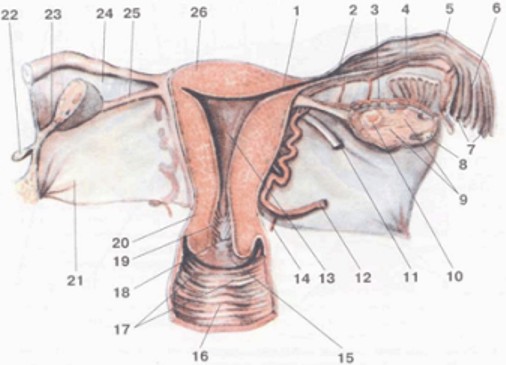
1 – olvadu dzemdes atveres; 2, 5, 6 - olvads; 8, 9, 10 - olnīca; 13 – dzemdes dobums; 12, 14 - asinsvadi; 11 – dzemdes apaļā saite; 16, 17 – maksts sieniņa; 18 – ārējā dzemdes kakliņa atvere; 15 – dzemdes kakliņa maksts daļa; 19 – dzemdes kanāls; 20 – dzemdes kakliņš
Dzemdes kakla vēža epidemioloģija
Pirmie pētījumi par dzemdes kakla vēzi parādījušies jau 19. gadsimtā. 1842. gadā Rigoni Stern publicēja datus, kas pamatoti uz nāves reģistru izpētes rezultātiem Veronas pilsētā no 1760.-1830. gadam. Viņš pamanīja, ka dzemdes kakla vēzis kā nāves iemesls ievērojami biežāk sastopams precētām sievietēm un atraitnēm, bet to nesastop jaunavām un mūķenēm. Šis apstāklis ļāva zinātniekam izteikt hipotēzi par dzemdes kakla vēzi kā infekcijas slimību. Pēc 1300 slimības vēsturu izpētes Monreālas un Kvebekas mūks F.Gagnons (1950) atzīmēja, ka dzemdes kakla vēzis nav atklāts ne reizi. Autors šos rezultātus skaidroja ar mazo dzemdes kakla iekaisumu sastopamību starp mūķenēm.
Dzemdes kakla vēzis ir otrs izplatītākais sieviešu dzimumorgānu ļaundabīgais audzējs. Izšķir dzemdes kakla un dzemdes ķermeņa vēzi. Dzemdes kakla vēzi sastop biežāk kā dzemdes ķermeņa vēzi.
Dzemdes kakla vēzis ir mūsdienu sievietes lāsts – tas ir ļaundabīgs audzējs, kas pēc medicīniskās statistikas datiem ir ceturtais izplatītākais vēzis sieviešu vidū, biežāk sastop tikai kuņģa vēzi, ādas vēzi un krūts vēzi. Katru gadu šo audzēju atklāj vairāk kā 600 tūkstošiem sieviešu. Šis vēzis pamatā attīstās vidēja vecuma sievietēm - no 35 līdz 55 gadiem. Šos audzējus reti diagnosticē sievietēm, kas jaunākas par 20 gadiem, 20% audzējs izpaužas sievietēm vecākām par 65 gadiem. Diemžēl pēdējos gados audzēju konstatē arvien jaunākām sievietēm.
Turklāt zinātnieki ir atklājuši, ka pastāv tieša sakarība starp dzemdes kakla vēzi un tādām vīrusa infekcijām kā dzimumorgānu herpes vīruss un papillomas vīrusu. Piemēram, cilvēka papillomas vīruss (Human papilloma virus - HPV) 95% gadījumu izpaužas ar vēzi. Bet sievietēm, kas slimo ar abiem pieminētajiem vīrusiem, iespēja saslimt ar dzemdes kakla vēzi ir 2-3 reizes lielāka kā veselām sievietēm. Tātad secinājums ir, ka dzemdes kakla vēzim ir tendence izplatīties dzimumceļā, turklāt šiem ļaundabīgajiem audzējiem prezervatīvs nav šķērslis.
Biežāk audzēju sastop sievietēm, kas:
-
agri (līdz 16 gadiem) uzsākušas dzimumdzīvi;
-
bijusi agrīna grūtniecība un pirmās dzemdības (līdz 16 gadiem);
-
ir daudz seksuālo partneru;
-
veikušas vairākus abortus;
-
slimo ar iekaisīgām un venēriskām slimībām;
-
ilgstoši lieto hormonālo kontracepciju;
-
ir imunitātes traucējumi.
Parasti audzējs rodas uz pirmsvēža stāvokļu fona, par tādiem uzskata: endocervikozes, hroniskus dzemdes iekaisumus, leikoplākijas, adenomatozes (netipiska dziedzeru hiperplāzija), smagu formu displāzijas, endometrija polipus, erozijas, plakanās kondilomas uz dzemdes kakla, rētainas izmaiņas pēc dzemdībām un abortiem, kā arī dzemdes kakla šūnu izmaiņas, kas radušās ilgstošu iekaisumu procesu rezultātā. Vidēji transformācija no pirmsvēža stāvokļa vēzī aizņem 2-15 gadus.
Par dzemdes kakla vēža attīstības riska faktoriem uzskata:
-
Cilvēka papillomas vīrusa infekciju. Šajā grupā ietilpst vairāk kā 100 vīrusa tipi, kas var izsaukt papillomu (kārpu) veidošanos. Daži no šiem tipiem var būt par iemeslu dzemdes kakla vēža attīstībai (HPV16, HPV18, HPV31, HPV33, HPV45 u.c.). Gandrīz pusei no dzemdes kakla vēža gadījumu pamatā ir HPV 16 un HPV 18 vīrusa tipi.
Citu vīrusa tipu gadījumā kārpas parādās uz dažādām ķermeņa daļām (plaukstām, pēdām, lūpām, mēles). Citi vīrusa tipi var inficēt dzimumorgānus un anālās atveres rajonu. Šie vīrusi izplatās no cilvēka uz cilvēku dzimumceļā, reti saistās ar dzemdes kakla vēzi un tiek uzskatīti par zema riska grupas vīrusiem.
Šie vīrusi var izsaukt plakanās kondilomas (kārpas) uz dzemdes kakla vai makstī un noritēt bez simptomiem. Taču tie neietekmē vēža attīstību. No otras puses, plakanās kondilomas, kuru izsaucējs ir augsta riska grupas vīruss, var pārvērsties dzemdes kakla vai maksts vēzī.
Prezervatīvi neaizsargā no cilvēka papillomas vīrusa, taču tos jāizmanto lai izsargātos no AIDS un citām seksuāli transmisīvām slimībām.
-
Smēķēšana. Smēķējošas sievietes 2 reizes biežāk saslimst ar dzemdes kakla vēzi. Tabakas izstrādājumos esošās kancerogēnās vielas iedarbojas ne tikai uz plaušām. Tās no plaušām ar asins plūsmu tiek izplatītas pa visu organismu. Dzemdes kakla gļotainie izdalījumi arī satur tabakas produktus. Šie produkti bojā dzemdes kakla šūnu DNS, kas var radīt vēža attīstību.
-
Cilvēka imūndeficīta vīruss (HIV) rada AIDS jeb imūndeficīta sindromu. Imūnās sistēmas darbības traucējumu rezultātā, sievietes organisms kļūst uzņēmīgāks pret cilvēka papillomas vīrusu, kas palielina dzemdes kakla vēža attīstības risku. Imūnā sistēma iznīcina audzēja šūnas un palēnina to augšanu un izplatību. Sievietēm ar AIDS pirms vēža stāvokļi var ātrāk pārvērsties vēzī nekā tas notiek citām sievietēm.
-
Hlamīdiju infekcija. Hlamīdijas ir vienas no biežākajam baktērijām, kas bojā sievietes reproduktīvo sistēmu. Tās izplatās dzimumceļā. Daudzas sievietes pat nenojauš par šo baktēriju klātbūtni savā organismā, līdz tās netiek nejauši atklātas, veicot ginekoloģiskās uztriepes. Hlamīdiju infekcijas klātbūtne palielina dzemdes kakla vēža attīstības risku.
-
Diēta. Nepietiekama augļu un dārzeņu lietošana uzturā, kā arī liekais svars palielina dzemdes kakla vēža attīstības risku.
-
Pretapaugļošanās līdzekļi. Ilgstoša pretapaugļošanās līdzekļu lietošana (5 un vairāk gadus) palielina dzemdes kakla vēža attīstības risku. Sievietes, kas preparātus lieto 10 un vairāk gadus risks ir 4 reizes augstāks.
-
Liels skaits grūtniecību. Sievietēm ar lielu grūtniecību skaitu, kas beigušās ar dzemdībām, ir palielināts dzemdes kakla vēža attīstības risks.
-
Zems sociāli ekonomiskais stāvoklis arī palielina vēža attīstības risku.
-
Dzemdes kakla vēža gadījumi ģimenē. Sievietēm, kuru mātēm vai māsām bijis dzemdes kakla vēzis, arī ir paaugstināts šī vēža attīstības risks nākotnē.
Dzemdes kakla vēža simptomi
Klīniski sūdzības ir par izdalījumiem, asiņošanu un sāpēm. Tomēr šie trīs simptomi parasti parādās jau audzēja sabrukšanas stadijā un to parādīšanās laiks atkarīgs no izmaiņu sākuma laika. Tāpēc daudzos gadījumos audzējs ilgstoši var neradīt nekādus simptomus.
Izdalījumi var būt dažāda rakstura: ūdeņaini, gļotaini, asiņaini, bez smakas un smakojoši. Izdalījumu aizture makstī, kā arī pievienojušās infekcijas rada smakojošu strutu parādīšanos. Vēža III un IV stadijā izdalījumiem no dzimumceļiem ir pūstošs raksturs. Asiņošana var būt nelielu asiņainu izdalījumu veidā, kā arī parādīties kā vienreizēja vai atkārtota masīva asiņošana. Dzemdes kakla vēzim visai tipiskas ir tā saucamās kontakta asiņošanas (dzimumakta, skalošanas, ginekoloģiskās izmeklēšanas, smagumu celšanas laikā). Ja sievietei menstruācijas ir beigušās, tad asiņainu izdalījumu parādīšanās lielākoties var liecināt par ļaundabīgu procesu.
Sāpes ir vēlīns simptoms, kas liecina par mazā iegurņa limfātisko mezglu iesaisti, infiltrātu veidošanos, kas spiež uz mazā iegurņa nerviem un to pinumiem.
Vispārējie simptomi, tai skaitā arī kaheksija (svara zudums), parādās ļoti vēlu, ļoti ielaistos gadījumos, un parasti sievietes ar dzemdes kakla vēzi saglabā ziedošas un veselas sievietes ārējo izskatu.
Fona procesi
1. Hiperplastiski procesi, kas saistīti ar hormonālām izmaiņām:
• Endocervikoze
• Polipi
• Papillomas
• Leikoplākijas
• Endometrioze
2. Iekaisumi:
• Īstās erozijas
• Dzemdes kakla iekaisumi
3. Posttraumatiski procesi:
• Plīsumi
• Rētainas izmaiņas
• Dzemdes kakla - maksts fistulas
Diagnostika
Dzemdes kakla slimību diagnostika sākas ginekologa kabinetā, apskates laikā: maksts izmeklēšana ar tausti, dzemdes kakla apskate ar ginekoloģisko spoguli un apskate ar speciālu optisku ierīci kolposkopu - šīs procedūras laikā ārsts apskata dzemdes kaklu ar kolposkopu (aparāts, kas rada palielinājumu ar lēcu palīdzību). Tiek detalizēti izmeklēta dzemdes kakla virsma, atrodot aizdomīgo rajonu, tiek paņemta biopsija (tiek paņemts mazs audu gabaliņš). Tikai biopsija ļauj pilnībā pārliecināties vai sievietei ir pirmsvēža stāvoklis, vēzis vai kas cits.
Ja ginekologa aizdomas apstiprinās, paciente tālāk tiek nosūtīta uz konsultāciju pie onkologa.
Dzemdes kakla vēža atklāšanai agrīnajās stadijās eksistē speciāls tests. To rekomendē veikt katrai sieviete pēc 35 - 40 gadiem regulāri (vismaz 1 reizi 2 gados).
Ar nelielas nūjiņas palīdzību no dzemdes kakla tiek ņemta uztriepe, kas pēc tam tiek krāsota ar speciālām krāsām un apskatīta mikroskopā, to sauc par dzemdes kakla virsmas uztriepes citoloģisko izmeklēšanu jeb Papaniklau tests, ASV- pap smear.
Dažos gadījumos ārsts var nozīmēt ultrasonogrāfiju (USG), ar sekojošām datortomogrāfijas (CT) skenēšanām un magnētiskās rezonanses (MRI) izmeklēšanām vēdera dobuma un mazā iegurņa orgāniem, kam var noteikt audzēja lielumu, lokalizāciju, kā arī noteikt vai ir skarti tuvējie limfmezgli.
Ārstēšana
Ārstēšanas taktika atkarīga no pacientes vecuma, vispārējā stāvokļa, vēža stadijas. Ārstēšana galvenokārt ir ķirurģiska (dzemdes izņemšana kopā ar olnīcām un dažreiz iegurņa limfmezglu izņemšana). Var būt kombinēta ārstēšana – operācija, bet pēc tam seko maksts rajona apstarošana. Tiek veikta arī pirms operācijas apstarošana, galvenokārt pie trešās stadijas.
Staru terapija kā patstāvīga metode tiek pielietota pie audzēja vietējas izplatības, kā arī tad, ja operāciju veikt nevar. Pretvēža preparāti ir efektīvi pie noteiktiem audzējiem, kā arī audzējiem III un IV stadijā.
Dzemdes kakla vēža gadījumā ar vienlīdz labiem rezultātiem tiek pielietota kā apstarošana, tā ķirurģiskā metode. Ārstēšana ir atkarīga no slimības stadijas. Ja tiek konstatēta I a stadija (maz izplatīts vēzis) - tiek veikta dzemdes izņemšana kopā ar olnīcām. I b stadijas (vēzis ir dzemdes kakla robežās) gadījumā tiek veikta lokāla vai distancēta apstarošana, kam seko dzemdes izņemšana ar olnīcām vai otrādi – sākumā operācija, pēc tam apstarošana. II stadijas gadījumā (vēzis aptver arī maksts augšējo daļu, bet neskar iegurņa sienas) par galveno metodi tiek uzskatīta apstarošana, ķirurģiskā metode tiek pielietota reti. III stadijai (process ietver arī maksts apakšējo daļu un pāriet uz iegurņa kauliem) pielieto apstarošanu. Un visbeidzot pie ceturtās stadijas (vēzis pāriet arī uz urīnpūsli, taisno zarnu vai metastāzē atsevišķi) ārstēšanā pielieto tikai paliatīvu apstarošanu. Vēlīnās stadijās tiek veikta arī simptomātiska terapija un var pielietot ķīmijterapiju.
Pēc apstarošanas ir obligātas periodiskas ārsta vizītes, lai noteiktu iegurņa orgānu stāvokli un paņemtu uztriepes. Pirmā gada laikā ārsts jāapmeklē vienu reizi 3 mēnešos, tad nākamos 5 gadus – ik 6 mēnešus. Pēc 5 gadu atzīmes - reizi gadā.
Rekomendācijas agrīna dzemdes kakla vēža diagnostikā
-
Skrīnings jāveic visām sievietēm 3 gadus pēc dzimumdzīves uzsākšanas, bet ne vēlāk par 21 gada vecumu. Izmeklējumi jāveic katru gadu.
-
Sākot ar 30 gadu vecumu, ja izmeklējumu rezultāti 3x pēc kārtas bijuši negatīvi, var veikt ik 2-3 gadus. Sievietēm, kam ir cilvēka papillomas vīruss vai novājināta imunitāte sakarā ar transplantāciju, ķīmijterapiju vai ilgstošu steroīdo hormonu lietošanu, izmeklēšana jāveic ik gadu.
-
Sievietes, kas vecākas par 70 gadiem ar trīs un vairāk normāliem uztriepju izmeklēšanas rezultātiem pēdējo 10 gadu laikā var nepiedalīties skrīningā. Sievietes, kas slimojušas ar dzemdes kakla vēzi, kurām ir cilvēka papillomas vīruss vai ir novājināta imūnsistēma, jāturpina piedalīties skrīniga programmā.
-
Sievietes, kas pārcietušas dzemdes un tās kakliņa izņemšanu sakarā ar vēzi vai pirmsvēža stāvokli, var nepiedalīties skrīningā, bet sievietēm, kurām veikta tikai dzemdes izņemšana, saglabājot dzemdes kaklu, jāturpina piedalīties skrīningā.
Dažas sievietes uzskata, ka viņām nav jāizmeklējas sakarā ar to, ka nevēlas vairs bērnus, bet šādi uzskati ir nepareizi.
Iegurņa orgānu izmeklēšana ir daļa no sievietes izmeklēšanas. Turklāt izmeklēšanas laikā ārsts var novērtēt ne vien reproduktīvo orgānu stāvokli, tai skaitā dzemdi un olnīcas, bet arī noteikt saslimšanas, kas tiek iegūtas dzimumceļā. Tomēr šādi izmeklējot nevar noteikt vēzi agrīnā stadijā vai arī noteikt dzemdes kakliņa izmaiņas šūnu līmenī.
Uztriepes no dzemdes kakla tiek paņemtas pašā izmeklēšanas sākumā, ārsts ar speciāla instrumenta palīdzību paņem noteiktu daudzumu šūnu no dzemdes kakliņa, kuru pēc tam izmeklē ar mikroskopa palīdzību.
Citi ļaundabīgi audzēji – melanoma, sarkoma un limfoma – arī var izpausties dzemdes kakliņā, taču šie audzēji sastopami reti.
Vakcinācija pret dzemdes kakla vēzi
Vakcīnu pret dzemdes kakla vēzi ir izstrādājis Eliavs Bars (Izraēla). Šī vakcīna aizsargā sievieti no saslimšanas ar cilvēka papillomas vīrusu, kas izsauc dzemdes kakla vēzi un sieviešu dzimumorgānu pirmsvēža stāvokli:
-
dzemdes kakla vēzi;
-
vulvas/ maksts vēzi;
-
dzemdes kakla displāzijas;
-
ģenitālās kondilomas.
Vakcīnu Cervarix izstrādājusi kompānija GlaxoSmithKline. Vakcīna izveidota pret cilvēka papillomas vīrusa 4 tipiem: CPV-16, CPV-18, CPV-31 un CPV-45, kas ir biežākie dzemdes kakla vēža cēloņi. Preparāta darbības ilgums pēc 3 pakāpju vakcinācijas procedūras turpinās ne mazāk kā 4,5 gadus. Visus šos gadus sievietes organismā atrodas antivielas, kas izstrādājušās vakcinācijas rezultātā.
Kam jāveic vakcinācija:
Dzemdes kakla vēža profilakse personām sākot ar 10 gadu vecumu.
Vakcīna aizsargā no atkārtotām infekcijām, citoloģiskiem traucējumiem, interepiteliālām neoplāzijām ( CIN, CIN1) un augsti attīstītiem intraepiteliāliem bojājumiem ( CIN 2+ UN CIN3 ), ko rada cilvēka papillomas vīrusa 16. un 18. tips. Cervarix turklāt ir arī efektīvs pret citām infekcijām, kuras izsauc citi vēžu radošie cilvēka papillomas vīrusa tipi (ne CPV 16/18).
Vakcinācijas shēma:
Shēmā ietvertas 3 vakcīnas: pirmā vakcinācija, tad otrā vakcinācija pēc viena mēneša, bet trešā - pēc pusgada pēc pirmās vakcinācijas. Nepieciešamības gadījumā otro devu var ievadīt no 1-2.5 mēnešiem pēc pirmās devas. Revakcinācija nav nepieciešama.
Kontrindikācijas:
- grūtniecība;
- paaugstināta jūtība pret kādu no vakcīnas sastāvdaļām.
Vakcinācija grūtniecēm un ar krūti barojošam sievietēm:
Pētījumi par vakcīnas pielietojumu grūtniecēm un ar krūti barojošām sievietēm netika veikti.
Iespējama antigēna un antivielu izdale ar pienu, tādēļ Cervarix lietošana laktācijas periodā nav ieteicama, izņemot gadījumus, kad iespējamais labums pārsniedz iespējamo risku.
Īpaši norādījumi:
Vakcināciju ar Cervarix vajadzētu atlikt pacientēm ar akūtām saslimšanām, ko pavada paaugstināta temperatūra. Viegla saaukstēšanas nav uzskatāma par šķērsli vakcinācijai.
Cervarix ir profilaktiska vakcīna un nav paredzēta ar papillomas vīrusu saistīto saslimšanu, kas bijušas pirms vakcinācijas, progresēšanas apstādināšanai.
Vakcīna ir primārās vakcinācijas pasākums un tas nemaina nepieciešamību pēc regulārām ārsta apmeklēšanām (sekundāra profilakse) vai citu profilaktisku pasākumu veikšanu pret cilvēka papillomas vīrusu un citām infekcijām.
| MFD Sieviešu veselības centrs “Vita” |
MFD Veselības grupas Medicīniskā firma SIA „Dziedniecība” sāka savu vēsturi vairāk kā pirms 50 gadiem kā ambulatora veselības aprūpes iestāde. Uz šo brīdi MFD ir viena no lielākajām daudzprofila veselības aprūpes iestādēm, kas sniedz plaša spektra veselības aprūpes pakalpojumus vairāk kā 400 000 pacientu dažādās vietās visā Rīgā un Latvijā. Izmantojot jaunākās tehnoloģijas un izcilo ārstu pieredzi, MFD pamatmērķis ir rūpēties par iedzīvotāju veselību, nodrošinot savlaicīgu slimību profilaksi, kā arī sniedzot efektīvus diagnostikas un ārstēšanas pakalpojumus.









