Plaušu vēzis
Publicēts: 01 11 2009
Plaušu vēzis
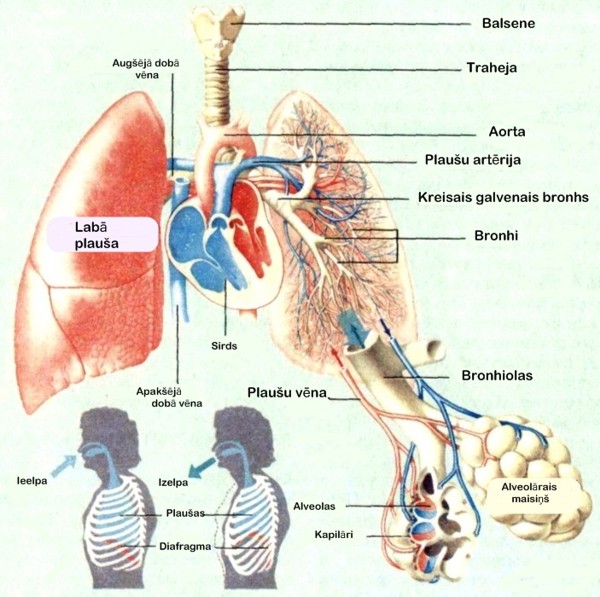
Plaušas un to uzbūve
Plaušas ir elpošanas sistēmas orgāni, kuros notiek gāzu apmaiņa starp ieelpoto
gaisu un asinīm. Plaušas novietotas pleirālajā dobumā aiz ribām. Pleirālais
dobums atdalīts no ribām ar diviem īpašu audu (pleiras) slāņiem. Viens no šiem
slāņiem sedz plaušas, bet otra pleiras lapiņa izklāj krūškurvi. Starp pleiras
lapiņām veidojas šķidrums, kas pasargā plaušas no sitieniem, grūdieniem un
berzes.
Elpošanas mehānisms ir process, kurā gaiss iekļūst plaušās, lai notiktu skābekļa
un ogļskābās gāzes apmaiņa. Gaiss iekļūst plaušās caur traheju - elastīgu
elpošanas caurulīti, kas apņemta ar skrimšļiem. Traheja sadalās kreisajos un
labajos bronhos, kas savukārt pāriet plaušās. Katrs bronhs sadalās vairākos
segmentos vai segmentāros bronhos un beidzas ar vairāk kā 250000 bronhiolām, kas
katra ir apmēram 0,5 mm diametrā. Aiz bronhiolām atrodas alveolārā pāreja, kas
pāriet jau uz iepriekš minētajiem gaisa pildītajiem maisiņiem – alveolām. Ar
alveolām saistās liels daudzums kapilāru. Alveolas izvietojas rindā pa vienai.
Gaisa apmaiņa notiek difūzi caur
Izplatība un veicinošie faktori
Plaušu vēzis ir ļaundabīgu audzēju grupa, kas attīstās no plaušu un bronhu izklājošiem audiem. Plaušu vēzis ļoti ātri progresē, ļaundabīgās šūnas izplatās pa organismu, radot metastāzes – jaunus ļaundabīgus mezglus citos orgānos.
Vīrieši ar plaušu vēzi slimo 7-10 reizes biežāk kā sievietes, turklāt saslimstība pieaug proporcionāli vecumam. Vīriešiem 60 - 69 gadu vecumā saslimstība ar plaušu vēzi ir 60 reizes lielāka kā vīriešiem 30 - 39 gadu vecumā.
Plaušu vēzis ir biežākā onkoloģiskā saslimšana smēķētāju vidū. Vislielākā mirstība ar plaušu vēzi ir Nīderlandē, Lielbritānijā un Luksemburgā. Sieviešu vidū mirstībā no plaušu vēža līderos izvirzās Honkonga un Šveice. Vismazākā - Sīrijā, Salvadorā, Gvatemalā un Brazīlijā, jo tur plaušu vēzi praktiski nesastop.
„Lāse nikotīna nogalina zirgu, bet kāmīti vienkārši sarauj gabalos” – tāds, lūk, humors. Cilvēkiem nikotīns ir ne mazāk bīstams kā mūsu mazākajiem brāļiem. Piemēram, izsmēķējot 2 un vairāk cigarešu paciņas dienā, plaušu vēža risks pieaug 25-125 reizes.
Lielākajā daļā gadījumu plaušu vēža attīstības iemesls ir smēķēšana. Droši zināms, ka aktīva smēķēšana paaugstina plaušu vēža saslimšanas risku 13 reizes, bet pasīvā smēķēšana 1,3 reizes. Plaušu ļaundabīgo jaunveidojumu attīstības risks ir tieši atkarīgs no izsmēķēto cigarešu daudzuma.
Plaušu vēža attīstībai ir arī citi riska faktori:
- Kontakts ar azbestu, radonu, arsēnu, niķeli, kadmiju, hromu.
- Radioaktīvais starojums.
- Plaušu slimības: pneimonija, bronhīts, bronhektātiskā slimība, tuberkuloze.
Kas notiek?
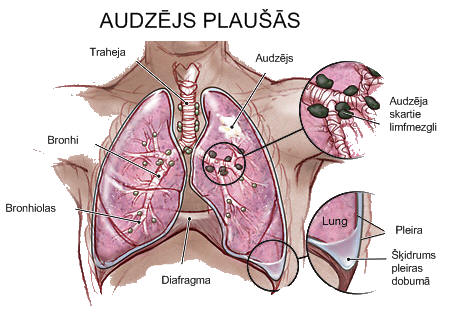
Vēža šūnas ātri dalās un audzējs sāk palielināties. Ja tas netiek ārstēts, audzējs iespiežas blakus orgānos – sirdī, lielajos asinsvados, barības vadā, mugurkaula skriemeļos, radot tajos bojājumus.
Ar limfu un asins plūsmu vēža šūnas, kā iepriekš minēts, izplatās pa visu organismu, radot jaunus audzēja mezglus - metastāzes. Visbiežāk metastāzes izveidojas tuvējos limfmezglos, otrā plaušā, aknās, galvas smadzenēs, kaulos, virsnierēs, nierēs.
Simptomi
Plaušu vēža simptomi pēc rašanās mehānisma dalās 3 grupās:
1) Plaušu vēzis vai metastāzes – primāros simptomus nosaka primārais audzēja mezgls (klepus ar asinīm, sāpes krūtīs, aizdusa). Šie simptomi parādās agrīnā periodā.
2) Plaušu vēzis – sekundāri simptomi, kas parādās audzējam ieaugot blakus orgānos, parādoties reģionālajām vai atsevišķām metastāzēm (balss aizsmakums, rīšanas grūtības – disfāgija, augšējās dobās vēnas sindroms). Sekundārie simptomi parasti parādās vēlāk, kad vēzis ir plaši izplatījies, sāpes krūtīs, aizdusa var būt saistīta ar krūškurvja cauraugšanu, kā arī ar audzēja izsauktu pleirītu (pleiras iekaisumu).
3) Vispārējie simptomi saistīti ar vispārējo audzēja iedarbību uz organismu (vispārējs vājums, novājēšana, darbspēju samazināšanas, nogurdināmība, apetītes samazināšanās, ķermeņa temperatūras paaugstināšanas.
Vēža pamata simptomi ir klepus, krēpu izdalīšanās, vispārējs vājums, temperatūras reakcija, klepus ar asinīm, ķermeņa svara samazināšanās.
Klepu sastop 80-90% gadījumu un tas ir viens no pirmajiem simptomiem. Klepus var būt sauss, lēkmjveida. Mokošu klepu sastop reti, parasti ja pievienojas infekcija. Pieaugoša bronhu nosprostojuma rezultātā sāk izdalīties gļotainas vai gļotainas krēpas. Tātad klepus sākumā ir rets un sauss, vēlāk kļūst mokošs pastāvīgs, traucējošs, bieži vien ir plaušu vēža vadošais simptoms. Klepus ir perifērā vēža simptoms.
Klepus ar asinīm parādās bronhu cauraugšanas gadījumā un parasti ir vēlīns simptoms. Asins spļaušanu sastop 40% gadījumu, ar centrālu plaušu vēzi un ir svarīgs saslimšanas simptoms. Asins spļaušanas iemesls ir destruktīvas izmaiņas, izčūlošana, audzēja un tam apkārtesošo audu sabrukšana. Asins stīdziņas parasti liek cilvēkam aizdomāties un vērsties pie ārsta, tās liecina par gļotādas un asinsvadu destrukciju. Lai arī šos simptomus klasificē kā agrīnus, bieži tas liecina par ielaistu procesu.
Sāpes krūtīs sastop 70% cilvēku, parasti vēža skartajā pusē, ievērojami retāk tas var rasties bojājumam pretējā pusē. Nereti tās novērtē kā starpribu neiralģiju un zem šīs „maskas” paliek visas slimības izpausmes.
Vēža gadījumā sāpju intensitāte var būt dažāda. Visbiežāk sāpes saistītas ar pleiras lapiņu iesaistīšanos. Sākumā iesaistās plaušu sedzoša lapiņa, bet vēlāk krūšu kurvi izklājoša, kā arī starpribu nervi un ribas (līdz pat sabrukšanai). Pēdējā gadījumā sāpes ir īpaši mokošas un nepakļaujas pretsāpju terapijai. Sāpes parasti pastiprinās pie ieelpas.
Centrālā plaušu vēža gadījumā sāpes saistītas ar pleiras kairinājumu sakarā ar plaušu segmenta vai tā daļas saplakšanu, ar reflektoru asins vadu spazmu. Sāpes var izstarot uz plecu, lāpstiņu, vēderu, sāpes var simulēt stenokardijas lēkmes.
Aizdusu novēro 30-40% gadījumu un tas var būt diezgan agrs saslimšanas simptoms. Aizdusas izteiktība lielā mērā atkarīga no skartā bronha kalibra. Pieaugošs elpas trūkums, sirdsklauves un stenokardijas tipa sāpes krūtīs, ko dažreiz pavada ritma traucējumi – liecina par tālu aizgājušu plaušu vēzi.
Paaugstinātu ķermeņa temperatūru atzīmē 40-80% pacientu ar centrālu plaušu vēzi. Šis simptoms kā likums saistīts ar krēpu aizturi un to inficēšanos sakarā ar bronhu nosprostošanos ar audzēju. Temperatūras reakcijas ilgums var būt no dažām dienām, līdz dažām nedēļām vai pat dažiem mēnešiem. Perifērā vēža gadījumā klīniskās izpausmes ir daudz skopākas salīdzinot ar centrālo vēzi.
Perifēram plaušu vēzim vairāk raksturīga audzēja izplatība pleirā ar pleirīta (pleiras iekaisuma) attīstību, ko pavada aizdusa. Perifērā plaušu vēža gadījumā ar audu sabrukumu novēro iekaisuma procesa pazīmes (klepus ar krēpām, asins spļaušana, ķermeņa temperatūras paaugstināšanās). Audzēju destrukciju biežāk sastop lielu audzēju gadījumā vīriešiem pēc 50 gadu vecuma.
Plaušu vēzis ātri metastazējās. Metastāžu gadījumā var parādīties papildus simptomi, piemēram, ja audzējs sasniedz videni un reģionālos limfmezglus var novērot apgrūtinātu rīšanu un runu, augšējās dobās vēnas sindromu un citus simptomus, ko rada krūškurvja orgānu nospiešana. Plaušu vēža metastāzes var skart arī citus orgānus attālāk no krūšu kurvja dobuma. Visbiežāk tās ir aknās, kaulos, galvas smadzenēs, nierēs. Īpaša metastāžu pazīme ir to ātrā augšana, kā rezultātā procesa progresēšana attālos orgānos ir daudz ātrāka nekā pašā audzējā.
Bez ārstēšanas, vienīgais iespējamais rezultāts ir nāve. Noskaidrots, ka cilvēki, kas dažādu iemeslu dēļ nav saņēmuši ārstēšanu (no diagnozes uzstādīšanas brīža) gada laikā nomirst aptuveni 48%, līdz 3 gadiem ilgi dzīvo 3,4 %, bet 5 gadu dzīvildze ir mazāk kā 1 %.
TIKAI SAVLAICĪGA PLAUŠU VĒŽA DIAGNOSTIKA UN ĀRSTĒŠANA VAR PAILDZINĀT MŪŽU UN BŪTISKI UZLABOT DZĪVES KVALITĀTI.
Plaušu vēža diagnostika
Plaušu vēža diagnostika agrīnā periodā ir samērā grūts uzdevums, jo rīcībā esošo diagnostisko metožu rezultāti ne vienmēr pietiekamā mērā var norādīt uz vēža attīstību, vai var tikt traktēti kā cits process, piemēram, plaušu karsonis. Taču neskatoties uz to, pareiza mūsdienu diagnostisko metožu kompleksa pielietošana ļauj atklāt slimības procesu agrīnās stadijās, kas savukārt būtiski palielina pielietojamās ārstēšanas efektivitāti un iespēju uz pilnīgu izārstēšanos.
Apskatīsim galvenās un papildus diagnostikas metodes.
Ø Pārskata rentgenogramma
Par galvenajām plaušu vēža diagnostikas metodēm tiek uzskatītas rentgenoloģiskās metodes. Rentgenogrāfija ļauj atklāt lielus audzējus (> 1cm), tāpat ārsts var noteikt audzēja lielumu un lokalizāciju.
Centrāls plaušu vēzis var radīt bronha nospiešanu un noteiktas plaušu daļas ventilācijas traucējumus. Tālāka bronhu necaurejamības progresēšana var radīt pneimoniju. Ja bronhs tiek pilnīgi slēgts, attīstās atelektāze (plaušu saplakšana).
Ø Asins analīzes
Asiņu izmeklēšanu veic, lai iegūtu datus par kopējo organisma stāvokli, piemēram, par to kā funkcionē aknas, kā arī citi dzīvībai svarīgi orgāni, imūnā sistēma, kā arī lai noskaidrotu kādi ir asins rādītāji.
Ø Bronhoskopija
Starp papildus diagnostiskām metodēm būtiska loma ir bronhoskopijai. Dažos gadījumos tā ļauj ieraudzīt, kas izvirzās bronha lūmenā, kā arī audzēja infiltrāciju bronha sieniņā vai bronha nospiešanu. Bronhoskopija ir tievas, lokanas caurulītes ar objektīvu ievadīšana bronhā, ar objektīva palīdzību ārsts vizualizē un var novērot simptomus (vai to trūkumu), kā arī veikt biopsiju, lai veiktu tālāku izmeklēšanu.
Ø Citas metodes
Diagnozes apstiprināšanai var tikt izmantota morfoloģiskā izmeklēšana, kuras laikā tiek izmantotas krēpas, uztriepes un noskalojumi no bronhiem, tie tiek izmeklēti uz vēža šūnu klātbūtni. Ja ārstam ir aizdomas, ka metastāzes jau ir limfmezglos, var tikt izmantota arī mediostinoskopija. Tā ir ķirurģiska procedūra, kas tiek veikta medikamentoza miega (vispārējās narkozes) laikā. Kakla rajonā tiek veikts neliels grieziens, caur kuru krūšu kurvī ievada mazu caurulīti ar apgaismojumu galā, līdzīgu kāda tā ir bronhoskopijā. Mediastinoskopijas laikā ārsts var noteikt, kur atrodas audzējs, vai tas ir izplatījies uz blakus esošiem audiem un nepieciešamības gadījumā veikt biopsiju.
Ø Zelta standarts - datortomogrāfija (CT)
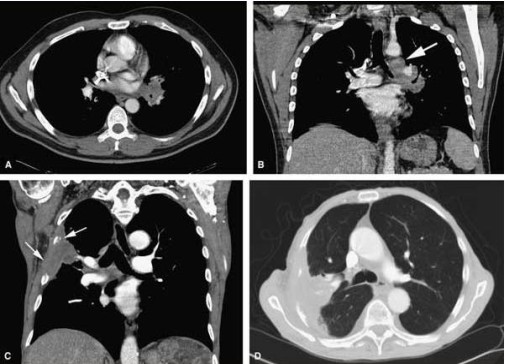
Lai precizētu diagnozi plaušu vēža diagnostikā tiek aktīvi izmantota datortomogrāfija (CT), magnētiskās rezonanses tomogrāfija, angiogrāfija, kaulu skenēšana. Šīs ir speciālas radioloģiskas diagnostiskas metodes, kas ļauj iegūt detalizētāku informāciju par audzēja lokalizāciju un apkārt esošo orgānu un audu iesaisti procesā. Datortomogrāfija ir īpaši informatīva, lai vizualizētu nelielu (<1cm) audzēju.
Šī metode balstīta uz rentgena staru izmantošanu, tie ejot cauri audiem kļūst vājāki, turklāt atkarībā no audu īpašībām šīs pavājināšanās spēju intensitāte ir dažāda. Reģistrējot starojuma pavājināšanās pakāpi, var iegūt melnbaltu bildīti. Lai pārveidotu konkrēto starojuma intensitāti bildē tiek izmantota speciāla skala ar diapazonu no –1024 līdz +1024. Par nulles punktu šajā skalā pieņemts uzskatīt staru pavājināšanās pakāpi tiem ejot cauri ūdenim.
Pozitīvajā skalas daļā ietilpst blīvākie cilvēka organiska audi (piemēram, kauli), kas vizuāli izskatās kā gaišāki rajoni, bet negatīvajā skalā – mazāk blīvi audi un vielas (piemēram, gaiss un taukaudi), kas savukārt bildē izskatās kā aptumšoti apgabali. Dažreiz, lai labāk atšķirtu iekšējos orgānus un patoloģiskos perēkļus, organismā tiek ievadīta kontrastviela. Datortomogrāfija (CT) ar kontrastvielu ļauj atklāt problēmas, ko neizdodas atrast parastās izmeklēšanas laikā.
Relatīva CT pieejamība un šīs metodes priekšrocības padarījušas šo metodi par plaušu vēža diagnostikas un kontroles Zelta standartu. CT droši uzstādīt diagnozi var 90% perifēra vēža gadījumos, arī centrāla vēža diagnostika CT ir neatsverama, jo CT ir daudz precīzāka kā tradicionālā rentgena bilde.
Latvijā tagad pieejams arī Low Dose CT ir saudzīgs datortomogrāfijas plaušu izmeklējums. Atšķirībā no parastā datortomogrāfijas izmeklējuma, Low Dose CT izmeklējuma gadījumā pacients saņem 10 reizes mazāku starojumu, tomēr sniedzot ārstam izsmeļošu plaušu stāvokļa ainu. Visā pasaulē Low Dose CT izmeklējumi iekaro arvien lielāku popularitāti gan plaušu, gan sirds izmeklējumu jomā. Low Dose CT visplašāk tiek izmantots agrīna plaušu vēža un citu plaušu slimību diagnostikā.
Plaušu vēža ārstēšana
Mūsdienu medicīnā izšķir 3 galvenās ārstēšanas metodes:
1) ķirurģija,
2) staru terapija,
3) ķīmijterapija.
Ārstēšanā šīs metodes tiek izmantotas atsevišķi vai dažādās kombinācijās (kombinēta ārstēšana). Tas, kādu ārstēšanas veidu izvēlēties, ir atkarīgs no daudziem faktoriem, galvenie ir plaušu vēža stadija un pacieta vispārējais stāvoklis. Apskatīsim visas 3 ārstēšanas metodes tuvāk.
v ĶIRURĢISKA VĒŽA ĀRSTĒŠANA
Metodes pamatā ir vēža izņemšana. Vēža īpaša pazīme ir tā, ka vēža šūnas sakoncentrētas vienuviet. Izņemt šīs šūnas no organisma nozīmē pilnībā izārstēt cilvēku. Problēma ir tur, ka dzīvē to izdarīt ir diezgan grūti, īpaši ja process jau noris pēdējās stadijās. Pat ja ķirurgam izdevies izdalīt 99% šūnu, 1% var izplatīties pa brūci, tādejādi provocējot atkārtotu slimības uzliesmojumu. Tāpēc ķirurģiska ārstēšana neaprobežojas tikai ar vēža šūnu izņemšanu, bet arī vietējo limfvadu un limfmezglu izņemšanu.
v VĒŽA STARU TERAPIJA
Staru terapija ir audzēja ārstēšanas metode ar jonizētā starojuma palīdzību. Šādu starojumu rada specializēts aparāts. Staru terapijas pamatā ir vēža šūnu jūtīgums un šo starojumu. Jonizētā starojuma ietekmē vēža šūnās rodas vairāk mutāciju, kā rezultātā šūnas iet bojā. Lielāka daļa organisma normālo šūnu nav tik dziļas izmaiņu un tās ātri atjaunojas.
Tomēr jāņem vērā, ka staru terapiju var pavadīt rinda blakusparādību, kas ne vienmēr izpaužas uzreiz pēc staru terapijas saņemšanas. Agrīnās staru terapijas blakus parādības ir apetītes samazināšanās, slikta dūša, vemšana, leikocītu, trombocītu, limfocītu samazināšanās asinīs, anēmija. Pēc apstarošanās arī uz ādas paliek izmaiņas apstarotas vietas robežās, kas izpaužas kā ādas atrofija, matu izkrišana, sausums, pastiprināta pigmentācija, kapilāru galu paplašināšanās (teliangioektāzijas), zemādas audu skleroze. Un kaut arī staru terapijas efekts atkarīgs no daudziem faktoriem, pusei gadījumu izdodas panākt pilnu pirmatnēja audzēja un reģionālo metastāžu uzsūkšanos, bet 40% - procesa samazināšanos krūškurvī.
v PLAUŠU VĒŽA ĶĪMIJTERAPIJA
Balstīta uz tādu preparātu ievadīšanu organismā, kas ir spējīgas apspiest vēža šūnu augšanu bez nozīmīga veselo audu un orgānu bojājuma. Divu un vairāk preparātu kombinācija (poliķīmijterapija) paaugstina terapijas efektivitāti.
Iespējamās ķīmijterapijas blakusparādības ir - slikta dūša, vemšana, kuņģa zarnu trakta darbības traucējumi, flebīts (vēnu iekaisums), cistīts, dermatīts, alerģiskas reakcijas u.c.
Pēdējā desmitgadē plaušu vēža ķīmijterapija kļuvusi daudz efektīvāka pateicoties jaunu preparātu sintēzei. Pie plaušu saslimšanām vēža ķīmijterapija ir galvenā ārstēšanas metode un tās efektivitāte ir 60-80%, dažreiz ar pilnīgu audzēja izzušanu, kas reāli pagarina dzīvi 50% pacientu. Ķīmijterapiju veic gadījumos, kad nevar veikt ķirurģisku vai staru terapiju, kā arī kā papildus metodi kopā ar operatīvu ārstēšanu, izplatīta audzēja gadījumos, vai tad, ja pēc operācijas ir atkārtots audzējs.
Plaušu vēža ārstēšanas metodes izvēle atkarīga no audzēja izplatības, tā veida,
attīstības stadijas un vispārējā cilvēka veselības stāvokļa. Agrīnās stadijās
lokalizēta vēža gadījumā efektīvāka ir ķirurģiska ārstēšana. Taču to var
realizēt tikai tad, ja operāciju ļauj veikt personas vispārējais stāvoklis.
Parasti operācijas mērķis ir skartās plaušas izņemšana.
Vēlākās slimības stadijās (lieli audzēja izmēri, metastāzes vietējos limfmezglos un attālākos orgānos), ķirurģiska ārstēšana nav efektīva. Tādos gadījumos izmanto ķīmijterapiju un staru terapiju, vai, ja to atļauj personas vispārējais veselības stāvoklis – kompleksa ārstēšana, kas ietver visu augstāk aprakstīto metožu kombināciju.
MFD Veselības grupas Medicīniskā firma SIA „Dziedniecība” sāka savu vēsturi vairāk kā pirms 50 gadiem kā ambulatora veselības aprūpes iestāde. Uz šo brīdi MFD ir viena no lielākajām daudzprofila veselības aprūpes iestādēm, kas sniedz plaša spektra veselības aprūpes pakalpojumus vairāk kā 400 000 pacientu dažādās vietās visā Rīgā un Latvijā. Izmantojot jaunākās tehnoloģijas un izcilo ārstu pieredzi, MFD pamatmērķis ir rūpēties par iedzīvotāju veselību, nodrošinot savlaicīgu slimību profilaksi, kā arī sniedzot efektīvus diagnostikas un ārstēšanas pakalpojumus.










